糖尿病

糖尿病では血糖値が上昇することにより様々な合併症を発症します。3大合併症として網膜症、神経症、腎症などが知られており、他にも脳卒中、心筋梗塞などの動脈硬化性疾患や歯周病などとの関連も知られています。糖尿病の成因には、1型糖尿病、2型糖尿病、遺伝子異常が特定されたものや他の疾患(膵疾患、内分泌疾患、肝疾患、薬剤性等)に伴う糖尿病、妊娠に伴う糖尿病などが挙げられます。
また、糖尿病の病態の評価には自身の膵臓からのインスリン分泌能や血糖値を測定し分類を行います。糖尿病治療では、成因や病態、合併症の評価を行い生活習慣指導や薬剤選択が必要となります。
糖尿病治療の目標
「糖尿病治療の目標」は、「健康な人と変わらないQOLの維持と寿命を確保すること」にあります。そのために、血糖、体重、血圧、脂質等に対して総合的な管理を行い良好なコントロール状態を長期に維持することが必要とされています。
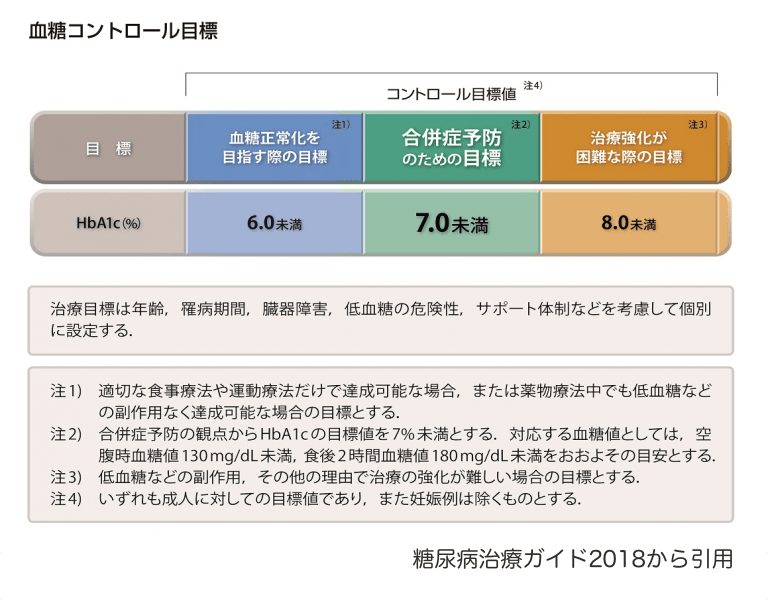
血糖管理の目標については、糖尿病の合併症として知られる網膜症、神経症、腎症といった細小血管障害の合併を予防することが必要となります。このための目標値としてHbA1c 7%未満が推奨されています。
HbA1cって何?
糖尿病の人では、食前・食後で血糖値は大きく変動しています。1日の中で大きく変動する血糖値を評価するにはどうしたらよいでしょうか。朝食を食べずに採血し空腹時血糖値を知ることや食後2時間程度の食後血糖値のピークを知ることも有用といえますが、日常診療ではHbA1c(ヘモグロビンエーワンシー)が汎用されています。HbA1cは血液の赤い成分であるヘモグロビンの一部に糖が結合し離れなくなったものの割合をみています。赤血球の寿命が120日程度であることからHbA1cは過去1~2か月程度の血糖値の平均を反映するとされます。HbA1cの測定には「HPLC法(High Performance Liquid Chromatograohy法):高速液体クロマトグラフィー法」、「酵素法」、「免疫法」などがありますが、HPLC法は精密で分解能が高くHbA1cの標準測定法として多くの病院で採用されています。
当院では「HPLC法」によるHbA1c測定機器を使用し糖尿病管理を行っています。
糖尿病治療
糖尿病治療の基本は食事療法・運動療法です。食事療法はすべての糖尿病患者がまず行うべきことですが、日々の食事を適切なものとして継続するには栄養に関する専門家や糖尿病療養指導士等によるサポートが必要です。
当院では、糖尿病療養指導士よる療養指導に加えて経験豊富な管理栄養士による栄養指導を予約制にて行っています。
糖尿病治療薬
糖尿病治療薬には、飲み薬と注射薬に分けられます。
飲み薬には、
①インスリン分泌を促進する薬剤
②インスリン抵抗性を改善する薬剤
③糖の吸収を抑制する薬剤や排泄を促進する薬剤
に分類されます。
①に含まれるDPP4阻害薬は、糖尿病治療で最も注意すべき低血糖リスクが低く血糖改善効果が期待されることから、日本人2型糖尿病に対して7割以上で使用されています。③に含まれるSGLT2阻害薬は最も新しい飲み薬であり、尿中に糖を排泄することで血糖値を改善する薬剤です。この薬剤は、血糖改善効果に加え心血管イベントや脳卒中イベントを減らす効果も報告されています。糖尿病治療薬には古くから使用されている薬剤にも大変有効な薬剤もあり、患者さんそれぞれの糖尿病にあった薬剤選択が必要となります。
注射剤には、
①インスリン製剤
②GLP-1受容体作動薬(主に膵臓からのインスリン分泌を促進することで血糖を改善する薬剤)
が挙げられます。
インスリンは膵臓から分泌される血糖低下効果を持つホルモンであり、膵臓からのインスリン分泌が低下した糖尿病患者さんではインスリン注射でインスリンを補充することで血糖改善効果が期待できます。
インスリンやGLP-1受容体作動薬を使用している患者さんでは自身での血糖測定が保険適応で可能です。自己血糖測定を行ったデータをもとにインスリンの単位数を調整することは血糖改善に有用です。インスリンの投与の方法にはペン型のインスリン注射器を用いた皮下注射が一般的に行われていますが、次に挙げるインスリンポンプは1型糖尿病などのインスリン分泌が枯渇してしまった糖尿病患者さんに有効な機器です。
当院では、外来でのインスリン治療導入や自己血糖測定器の指導などが可能です。
インスリンポンプ療法
インスリンの投与方法にはペン型インスリン注射による皮下投与の他にインスリンポンプを用いた持続皮下インスリン注入療法(CSII:Continuous subcutaneous insulin infusion)があります。
CSIIでは、携帯型のインスリンポンプを用いてインスリンを持続的に皮下投与します。
私たちの体内においてインスリンの必要量は時間帯により変化していますが、一般的なペン型インスリン注射では時間帯による細かなインスリン調整は困難な場合が多いと考えられます。
インスリンポンプ療法の適応には、ペン型インスリン注射による血糖管理が困難な1型糖尿病や、インスリン分泌の枯渇した2型糖尿病、糖尿病合併妊娠、小児1型糖尿病などが挙げられますが、インスリンポンプの適応の判断や血糖管理には専門的な知識が必要となります。
岐阜大学医学部附属病院糖尿病代謝内科に勤務していた際には、成人1型糖尿病患者さんはもちろんですが、血糖管理困難な劇症1型糖尿病患者さん、インスリンポンプによる血糖管理により無事出産した1型糖尿病患者さんなどの血糖管理を長く行ってきました。一方で、インスリンポンプ療法に馴染めず、ペン型インスリン注射に変更した患者さんなどもみえましたので、これまでの臨床経験を生かして治療の適応や血糖管理を行うことが可能です。
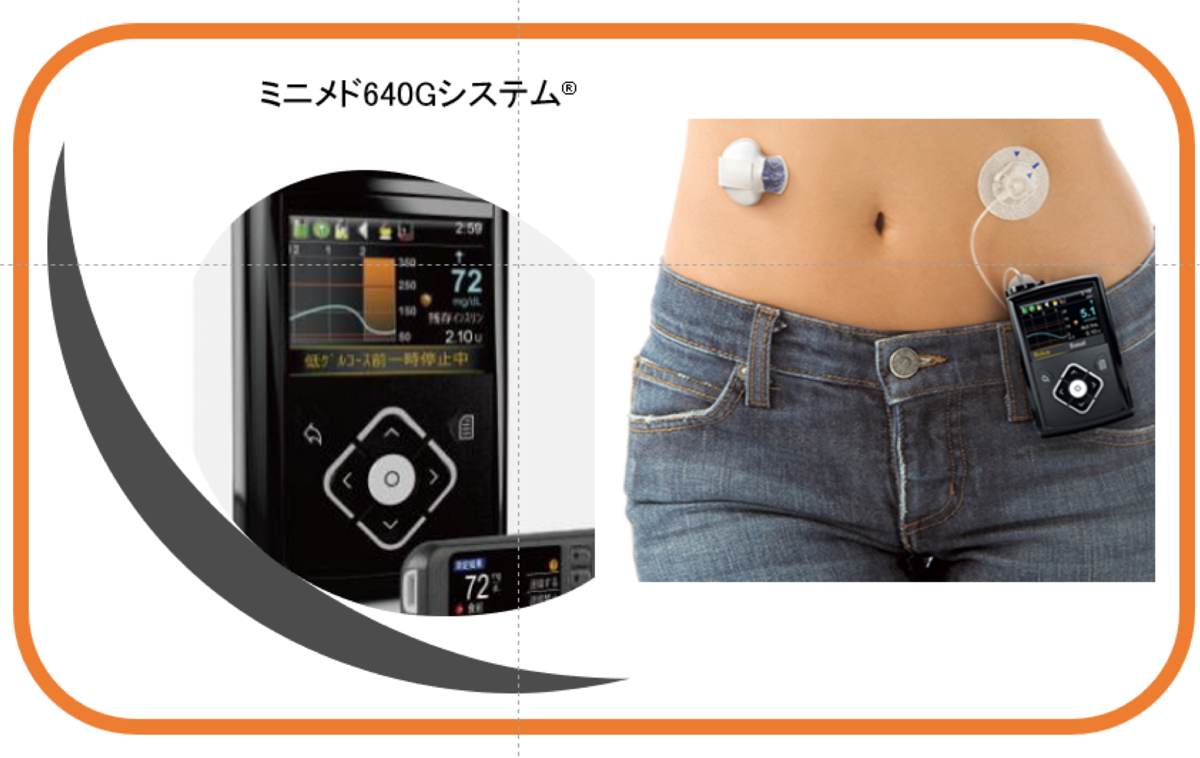
ミニメド640G®:持続インスリン注入に加えて、持続血糖測定を併用することで低血糖時の警告やインスリンの一時的な中止も可能なインスリンポンプ。
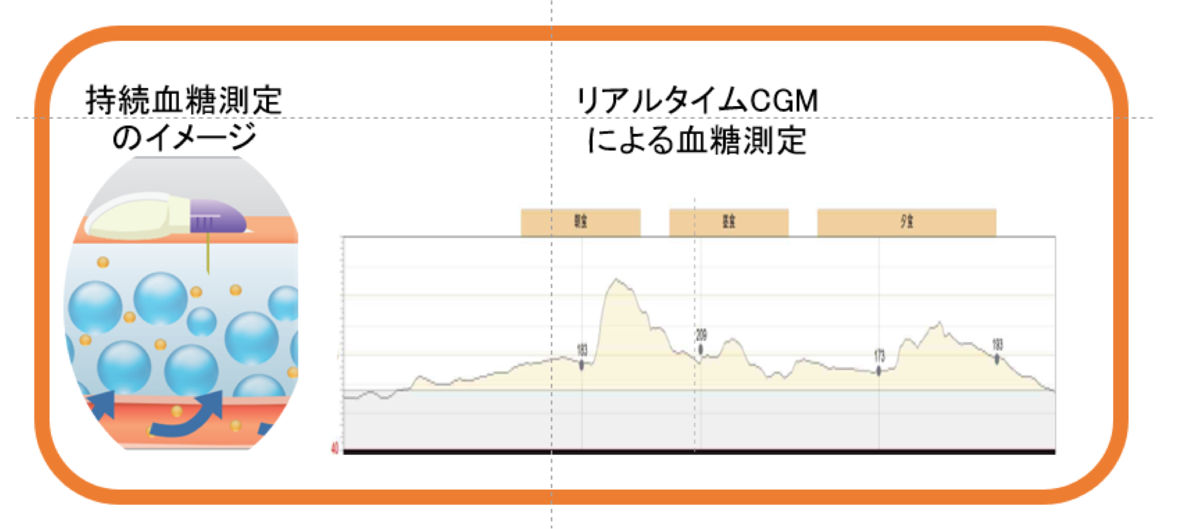
持続血糖測定
持続血糖測定(CGM:Continuous Glucose Monitoring)は、皮下に刺した細いセンサーにより皮下の間質液中の糖濃度(間質グルコース値)を持続測定することで、1日の血糖変動を知ることが出来る医療機器のことで日本では2010年に保険適応されました。持続血糖測定を行うことでこれまでに観察できなかった低血糖や高血糖を指摘することが可能となり治療に難渋されていた糖尿病患者さんにとって血糖改善のため大変有用な機器といえます。
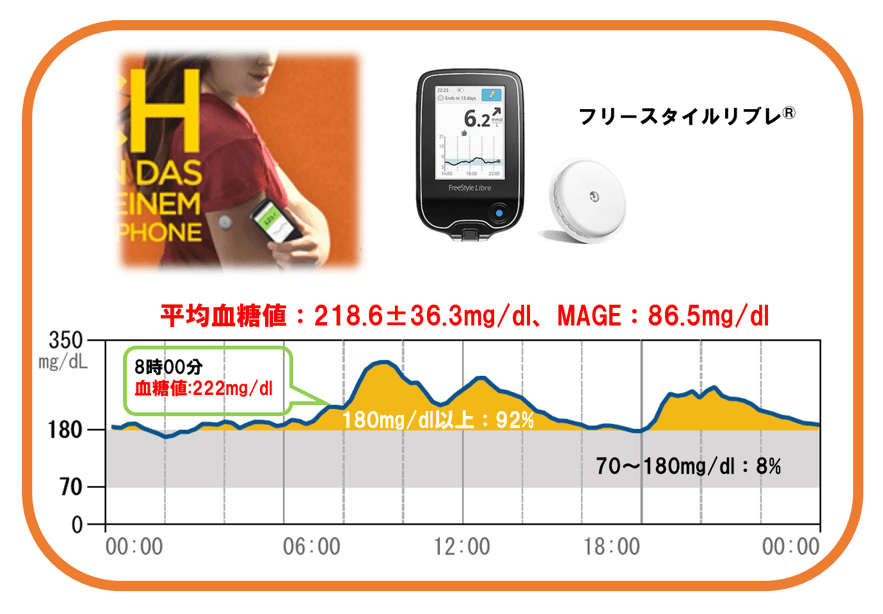
私は、岐阜大学医学部附属病院に勤務中に持続血糖測定を用いた血糖管理にも取り組み、初期の持続血糖測定器であるCGMS-Gold®、2012年に発売された持続血糖測定器iPro2®を用いた血糖評価については300例以上の臨床経験があり、また2015年から使用可能となったインスリンポンプと併用可能なリアルタイムCGMについては約10例の使用実績があります。また、フラッシュグルコースモニタリング(FGM:Flash Glucose Monitoring)に分類されるフリースタイルリブレ®は、これまでのCGMと同様に皮下の間質グルコース値を持続的に14日間測定できるセンサーを上腕に留置しセンサーにリーダーをかざすこと1日の血糖変動を知ることができます。
当院では、下記の持続血糖測定機器を活用して、血糖管理向上に向けた療養指導を実践しています。

妊娠と糖尿病
妊娠中に血糖値が上昇する状態は、①妊娠糖尿病、②妊娠中の明らかな糖尿病、③糖尿病合併妊娠に分類されます。 血糖値を下げるホルモンはインスリンですが、妊娠中には胎盤から血糖値を上げるインスリン拮抗ホルモンの分泌などの影響で、妊娠後期にかけて血糖値が上昇しやすい状態になります。
①妊娠糖尿病は、妊娠中に発症した血糖値の上昇であり、診断のためにはブドウ糖負荷検査を行います。妊娠中のみの糖尿病には至っていない、軽度の血糖上昇が該当します。
②妊娠中の明らかな糖尿病は、前述のインスリン拮抗ホルモンの影響により糖尿病の診断に至る場合や妊娠中に1型糖尿病を発症した場合などを含みます。
③糖尿病合併妊娠は、妊娠前から診断・治療されていた糖尿病の場合となります。
妊娠中の血糖管理の目標は血糖値の正常化であり、自己血糖測定器や持続血糖測定器などを用いた血糖モニターを行うことが可能です。高血糖に対する治療としては、妊娠中は胎児への影響に配慮して内服薬が使用できないため、食事療法で不十分の場合にはインスリン治療による血糖管理が必要です。 妊娠中に血糖上昇のリスクがある人(もともと糖尿病で治療中、健診などで軽度の血糖上昇を指摘されたことがある、前回の妊娠中に妊娠糖尿病を指摘された等)では、妊娠前に血糖値の確認を行い、合併症検査を行うなど妊娠を計画的に行うことが重要です。
小児糖尿病
成人に限らず小児においても遺伝的要因と環境的要因を背景として糖尿病を発症することがあります。小児慢性特定疾患治療研究事業に登録された小児糖尿病は、1型糖尿病が約80%、2型糖尿病が約20%弱、その他の糖尿病が2%弱とされます。小児で最も多い病型である1型糖尿病では発症早期の適切な診断とインスリン治療が必要になります。2型糖尿病と診断される小児では70~80%に肥満を合併することも報告されており、小児期において、肥満を伴う糖尿病では食育といった視点での食事療法も大切になると考えられます。さらには出生前の胎児期における栄養状態までもが将来の糖尿病や冠動脈疾患などの病気の発症にも影響することが報告されています。また単一遺伝子異常に伴い若年発症する糖尿病では家族も含め慎重な診断と治療が重要となります。小児糖尿病においても、食事療法や運動療法に加えて経口血糖降下薬やインスリン療法などを適切に行うことで良好な血糖管理を維持することが重要です。
小児期に発症した糖尿病では成人後も治療継続が必要となることから、小児期から成人期への移行期医療を適切に行うことが大切です。当院では小児期から成人期にかけての移行期医療が患者さんの負担にならないようシームレスな糖尿病診療を心掛けて対応します。
糖尿病教室
医師・看護師による糖尿病教室を予定しています。
料理が苦手な私ですが、野菜ソムリエの立場から、季節の野菜を使った簡単レシピの紹介など役立つ情報提供をしていきます。

岐阜県では、「モロヘイヤ」「ほうれん草」「なばな」「トマト」などの農産品が多く生産されています。また、岐阜県で古くから栽培されている特色ある野菜・果樹等のうち一定の要件を満たすものに対して、岐阜県が「飛騨・美濃伝統野菜」として認定しています。認定要件は、
- 岐阜県で栽培されているもの
- 岐阜県の気候風土により特性がみられること
- 古くから(昭和20年以前)栽培され地域に定着していること


